


当院では、泌尿器科領域のお悩みに対してわかりやすい説明と痛みの少ない検査・治療を心がけています。
| ご予約・お問い合わせはこちら |
TEL 0584-75-0022 |
|---|
どうぞお気軽にご相談ください。
血尿は、尿中に血液(赤血球)が漏れ出ている状態です。肉眼で尿は赤くなくても、健康診断などで尿潜血陽性といわれる場合があります。血尿は腎臓や膀胱などに何らかの疾患がある可能性がありますので、原因を調べる必要があります。
※たんぱく尿のみを指摘された場合は、腎臓内科(小児の場合は小児科)での検査をお勧めいたします。

前立腺肥大症は、男性に特有の臓器である前立腺(膀胱の下にあって尿道を取り囲んでいるクルミ大の組織)が肥大して尿道を圧迫したりして、尿が出にくくなるなどの「排尿トラブル」を起こす疾患です。
前立腺が肥大する原因は、はっきりとは解明されていませんが、男性ホルモンの働きや生活習慣病、食生活などが関係すると言われており、一般的に加齢と共に前立腺肥大症は増加することが明らかになっています。80歳以上になると、8割以上の方が前立腺肥大症になると言われます。
主な症状としては、尿をする回数が多い(1日8回以上、ただし飲水量が多い方は除く)、急に尿がしたくなって、がまんするのが難しい、がまんできずに尿を漏らす、夜中何度もトイレに行く、尿が出にくい、などがあります。
治療としては、α遮断薬(前立腺部尿道を広げる作用)や5α還元酵素阻害薬(前立腺体積を減らす)、ホスホジエステラーゼ5(PDE5)阻害薬(血管拡張作用や前立腺及び膀胱平滑筋弛緩作用)などによる薬物療法が行われ、効果が出ない場合は手術療法が検討されます。
可能な方はあらかじめスコアを記入していただき、当院受診時に受付へ提出してもらうと診療がスムースになります。

前立腺炎とは、前立腺に炎症が起こっている状態を言います。
問診や検尿、前立腺の触診(肛門から指を入れ、直腸を通して前立腺の大きさや硬さ、表面の状態、圧迫痛の有無を調べる検査)によって炎症の状態を調べます。超音波検査や血液検査が必要になるケースもあります。
前立腺炎には急性前立腺炎と慢性前立腺炎がありますが、これらの症状や経過はそれぞれ大きく異なります。
前立腺炎は急性の場合の多くは、尿中の細菌による感染で起こり、高熱(発熱)や排尿困難、排尿痛や残尿感、頻尿症状を伴います。前立腺の腫れのために尿道が圧迫され、排尿障害や時には尿閉(尿が出なくなる)になることも少なくありません。抗菌薬の点滴や内服薬で治療します。炎症が強いと、入院加療が必要になるケースもあります。
慢性前立腺炎はあまり一般的な病気ではありませんが、年齢は20~40歳代の若い世代に多く見られます。
症状は陰部の不快感、排尿時・排尿後の痛み、射精時・射精後の痛み、精液に血が混じるなど様々な症状を呈し、その程度もまちまちです。細菌感染によるものもありますが、原因不明の場合もあります。骨盤内の鬱血が影響しているケースもみられます。潜在的な患者数は多く、全男性の約5%がこれらの症状を経験していると言われます。
治療法には抗生物質や漢方薬の投与、生活指導などがあります。難治性、反復性のこともあり、症状が改善するまでに数ヶ月を要することも少なくありません。
前立腺がんの発がんメカニズムは明らかになっていませんが、食生活の欧米化や加齢、男性ホルモンの影響があると言われています。前立腺がんは進行が遅く、がん特有の症状が少ないため、がんが大きくなって膀胱や尿道を圧迫し、排尿トラブルや血尿などが出るようになって初めて気づくことが多い疾患です。前立腺がんは進行すると、がん細胞が骨やリンパ節に転移しやすく、骨転移による骨の痛みなどが現れることもあります。
そのため、自覚症状が現れる前に発見し、治療することが大切です。定期的にがん検診(PSA検診)を行うことをお勧めします(特に家族に前立腺癌がいる方は注意が必要です)。
PSAが高値なら、前立腺生検(前立腺の組織を針で採取する)を行い、病理診断を行います。生検方法は針の刺し方で2つに分類されます。直腸の壁から針を刺す経直腸式生検、会陰部から針を刺す経会陰式生検です。当院では感染症のリスクを減らす目的で経会陰式生検を行っています。
前立腺がんの治療法には、手術、放射線治療、ホルモン療法があります。また特別な治療は行わず、定期的にPSA測定などを行い、PSAの上昇がみられたら治療を考慮する、監視療法などがあります。前立腺がんの治療を考える上で、診断時のPSA値と腫瘍の悪性度(グリーソン・スコア)、病期診断に基づくリスク分類、患者さんの年齢と期待余命(今後どのくらい生きることができるかの見通し)、および患者さんの病気に対する考え方などが重要になります。

尿路に細菌が棲みつき、増殖して炎症を起こした状態を尿路感染症と言い、感染場所に応じて膀胱炎と腎盂腎炎に分類されます。細菌は尿道の出口から侵入し、膀胱に達して膀胱炎を起こします。膀胱の細菌が尿管を上って腎盂に達し、ここで増殖すると腎盂腎炎を引き起こします。治療には、抗菌薬が投与されます。通常、治療により症状は3日ほどで改善しますが、症状が良くなったからといって、途中で薬を中断してしまうと細菌が生き残りやすくなり、再燃する可能性があるため、渡された薬はすべて飲み切るようにしましょう。
膀胱炎と同様に、多くは大腸菌などの細菌感染によって発症し、腎臓の痛みと38℃以上の発熱、嘔気を伴います。細菌の繁殖場所が膀胱の場合は膀胱炎、尿管の上の腎盂に及ぶと腎盂腎炎となります。また、尿路に結石やがん等の基礎疾患がある場合に起こる尿路感染症を複雑性尿路感染症、基礎疾患が無い尿路感染症を単純性尿路感染症といいます。治療は主に抗菌薬で行いますが、症状が良くなっても細菌が残っていることがありますので、再発防止のためにも完治するまでしっかりと治療することが大切です。また、適切な治療を施さなかった場合は、細菌が血液中に侵入し、敗血症となって生命にも関わることがありますので、早期の治療が肝心です。

間質性膀胱炎・膀胱痛症候群とは、膀胱に関連する慢性の骨盤部疼痛、圧迫感または不快感があり、尿意亢進や頻尿などの下部尿路症状を伴う疾患です。まだ詳しい病因はまだ分かっておらず、難病指定の疾患です。頻度は低いのですが、症状がかなりつらいため、生活の質(QOL:Quality Of Life)が損なわれてしまいます。中高齢の女性に多いのも特徴です(男性の約5倍)。
頻尿・尿意亢進、膀胱不快感、膀胱痛など、さまざまな症状をきたします。膀胱の痛みは膀胱に尿がたまった時に生じることが多く、刺激物の摂取やストレスで悪化することもあります。
症状、膀胱内視鏡検査の所見、他の類似疾患を否定するにより、総合的に診断します。内視鏡検査では、血管の増生、点状出血、ハンナ病変など、特徴的な所見を認めます。

精巣の横には精巣上体(副睾丸)と言って、精巣でつくられた精子が貯留される小器官が付属していますが、ここに炎症が起こった状態が精巣上体炎です。多くは尿道や前立腺の細菌感染が精巣上体まで及んだ場合に発症します。痛みと発熱を伴い、徐々に発症することが多いのが特徴です。精管に沿って炎症が広がると、鼠径部(そけいぶ)や下腹部の痛み、発熱を認めることがあります。
治療は抗菌薬の投与、および局所の安静・冷却です。悪化すると治療が困難になって慢性化してしまうことがあり、精巣がんや精索捻転症(腹部と精巣を繋いでいる束状の組織が捻じれる病気)などとの鑑別が難しいケースもありますので、早めに泌尿器科を受診することが大切です。

尿路結石症は、壮年期(30~40歳くらい)の男性と閉経後の女性に多く見られ、腎臓から尿道までの尿路に結石が生じる病気です。腎結石は、腎臓内に結石がとどまっている間は無症状のことが多いですが、結石が尿管に詰まると、背中にかけて激しく痛み、吐き気や嘔吐を伴うこともあります。尿路結石症の治療は、結石が小さい場合は薬物療法などで自然排石を待ちます。しかし、大きな結石や自然排石が困難と判断された場合は、体外衝撃波結石破砕手術(ESWL)やレーザーなどを用いた内視鏡手術を行います。
腎臓は、体の水分を調節したり、老廃物を尿として排泄したりする機能を担っています。ところが腎炎などで血液を濾過する機能が低下すると、老廃物を十分に排泄できなくなります。この結果、体内には不必要なものや、体に有害なものが溜まってきてしまい、尿毒症や腎不全になります。
腎不全には、急激に腎機能が低下する「急性腎不全」と、長期間にわたって徐々に機能が低下する「慢性腎不全(慢性腎臓病)」の2種類があります。
急激に腎機能が悪化する状態で、①腎前性②腎性③腎後性に分類されます。①は脱水や大量の出血で腎臓を流れる血液が減ることなどで起こります。②は糸球体腎炎、溶血性尿毒症症候群、薬剤性などが主な原因です。③は腎臓で尿は作られますが、尿路に狭い部分や閉塞部分があるため、腎から尿が流れなくなるために起こります。尿が流れるような処置を速やかに行う必要があります。
様々な腎疾患(糖尿病腎症、慢性糸球体腎炎、腎硬化症など)のため、少しずつ腎機能が低下していきます。慢性腎不全となると、腎機能の回復は極めて困難です。
腎臓の働きが低下すると、本来なら尿として出るべき老廃物が体に溜まってしまいます。
症状は、進行速度や重症度、原因などによって様々ですが、むくみが生じたり、高血圧になったり、さまざまな症状が出ます。さらに腎臓の働きが低下すると、水分や老廃物のコントロールができなくなってしまい、血液透析や腹膜透析が必要になってきます。腎移植を受けることが出来れば透析からの離脱が期待できます。
腎臓がんは初期の段階ではほとんど症状が現れません。腎臓がんは、以前は見つけにくいがんと言われましたが、超音波検査やCT検査など検査技術の発達により、1cm大の小さながんも発見できるようになっています。
腎臓がんの検査には尿検査、超音波検査、CT・MRI検査、血管造影検査などがあります。
腎臓がんの治療法には、手術療法、免疫療法(インターフェロン、インターロイキン2)、分子標的薬、免疫チェックポイント阻害薬などがあります。
尿路がん(腎盂、尿管、膀胱)のなかで、膀胱がんが最も多く、尿路上皮がん全体の約半数を占めます。膀胱がんは、尿中にがん細胞があるかどうかを調べる尿細胞診も有効な検査ですが、膀胱鏡検査を行えばより正確に診断できます。
膀胱がんの外科的な治療には、大きく分けて2つの方法があります。
表在性膀胱がんに対しては内視鏡下で腫瘍を切除し、浸潤性膀胱がんに対しては膀胱を全て摘出(膀胱全摘除術)し、尿路変更を行います。
精巣がんにかかる割合は10万人に1人程度とされ、比較的稀な疾患です。しかし、他の多くのがんと異なり、20歳代後半~30歳代にかけて発症のピークがあり、若年者に多いのが特徴です。実際に20歳代~30歳代の男性では、最も多い固形がん(白血病などの血液腫瘍以外のがん)とされています。
精巣がんの主な症状は、片側の精巣の腫れや硬さの変化です。しかし、多くは早期には痛みを伴わないので、かなり進行しないと気づかないケースが少なくありません。また、精巣がんは比較的短期間で転移を起こすため、転移によって生じた症状によって見つかることもあります。例えば、肺への転移の場合では息切れ・せき・血痰などがみられます。精巣がんは進行が速く、転移しやすい特徴があります。そのため、精巣がんが疑われる場合には、腫瘍マーカーの採血、CTなどの画像検査を行いつつ、すみやかに精巣を摘出する手術を行います。手術で摘出した組織を顕微鏡で調べてから(病理組織学的診断)、治療方針が立てられます。術後に化学療法や放射線治療が行われることもあります。
私たちは尿が溜まってくると尿意を感じます。それは膀胱が伸展することによって尿が溜ったという信号が脳に伝えられるからです。神経因性膀胱とは尿を溜めたり(蓄尿)、出したり(排尿)する信号がうまく伝わらなくなった状態です。日常生活で不便を感じるだけでなく、放置しておくと尿路感染症や腎機能障害を引き起こすこともあります。障害された神経の部位により症状は異なりますが、大きく分けて上位型(仙髄より中枢の神経)と下位型(仙髄より抹消の神経)の2つに分類されます。上位型は主に膀胱が過敏になるため、頻尿や尿失禁をみとめます。下位型は膀胱が伸びきってうまく縮まなくなってしまうため、尿意が低下したり、全く感じなくなります。症状が進行すると、尿が出せなくなったり(尿閉)、尿が常に少しずつ溢れている状態になったりします(溢流性尿失禁)。
原因の代表的なものとしては、脳血管障害(脳梗塞や脳出血)、神経変性疾患(パーキンソン病など)、脊髄損傷、骨盤内手術後(子宮や直腸など)、糖尿病などです。
症状はさまざまですが、トイレが近い(頻尿)、尿が漏れてしまう(尿失禁)、尿が思うように出せない(排尿困難)、排尿してもすっきりしない(残尿感)などです。
検査方法は、問診、尿検査、排尿状態をみる検査(尿流測定、残尿測定)、超音波検査などを行います。腎機能障害が疑われる場合は血液検査も行います。
治療方法は症状や原因によって異なります。薬物治療や排尿訓練で排尿がコントロールできる方もいますが、尿が殆ど出せない方や残尿が多い方は、間欠自己導尿(定期的に細い管を尿道から挿入して尿を出す)もしくはカテーテル留置(膀胱瘻や尿道カテーテル)が必要になることもあります。
当院では各種尿路カテーテルの交換および管理・指導を行っています。患者さんにとって、どのカテーテルがより適切かを常に考え、提案しています。当院でのカテーテル交換や導尿指導を希望される方は、お気軽にご相談ください。
尿道から膀胱に挿入するカテーテルです。通常は2~4週に1回交換します。管理は比較的容易ですが、交換時の痛みがあります。また、常にカテーテルが留置されている状態で採尿バッグも付くため、日常生活での不便さがあります。
恥骨直上(お臍の下付近)から膀胱に直接挿入するカテーテルです。通常は2~4週に1回交換します。管理は比較的容易で、交換時の痛みも膀胱留置カテーテルと比べると少ないです。
背中から腎臓の内部(腎盂)に挿入するカテーテルです。通常は2~4週に1回交換します。カテーテル先端の位置が適切かは透視で確認しながら交換しています。引っ張ると抜けやすいため、日常生活では抜けないように注意が必要です。
主に膀胱全摘除術を受け、腹部に尿管の出口がある方が対象になります。およそ4週に1回、カテーテルもしくはステントの交換が必要になります。
腎臓と膀胱をつなぐ尿管に挿入されたカテーテルです。主に尿管狭窄がある方が対象となります。ステントの交換は透視で確認しながら行います。通常は数か月に一度の交換となります。全身状態や合併症によっては、近隣の病院に紹介させていただく場合もあります。
一日に数回、定期的に細いカテーテルを膀胱まで挿入して、膀胱にたまった尿を排出する方法です。自分で行えることが望ましいですが、困難な方はご家族や周囲の人の協力が必要になります。間欠導尿が無理な場合は、膀胱留置カテーテルや膀胱瘻を検討することになります。
カテーテルには様々な種類があります。当院では各種カテーテルを用意しており、生活習慣や排尿パターンを考慮しながら、最も適したカテーテルを選ぶようにしています。
再利用カテーテル(男性用・女性用)
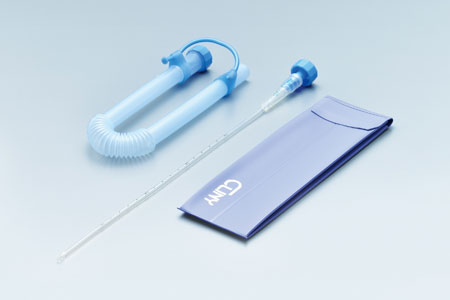
男性用
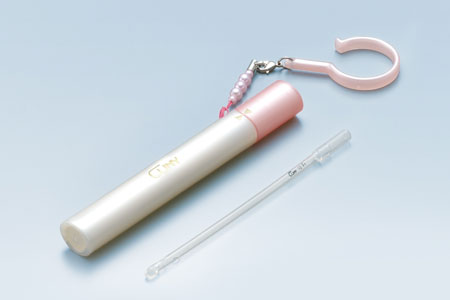
女性用
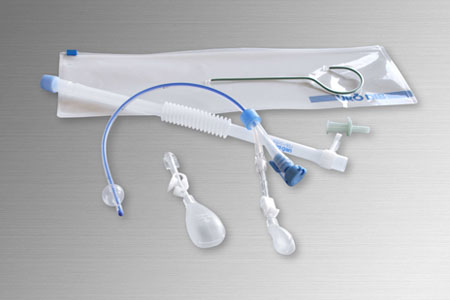
ディスポーザブルカテーテル(親水性コーティングあり・なし)

親水性コーティングあり

親水性コーティングなし
間欠バルーンカテーテル
| カテーテルの種類 | 特徴 |
|---|---|
| ① 再利用カテーテル | カテーテルを消毒液の入った専用のケースに入れて繰り返し使用。 消毒液は基本的に毎日交換、カテーテルは毎月交換する |
| ② ディスポーザブルカテーテル a. 親水性コーティングあり b. 親水性コーティングなし |
導尿する毎に破棄する。1本ずつ包装されている。 カテーテルの表面に潤滑剤が付いている カテーテルの表面に潤滑剤が付いていないため、別途潤滑剤が必要 |
| ③ 間欠バルーンカテーテル | 日中もしくは夜間のみカテーテルを膀胱に留置する 夜間多尿の方や、夜間に導尿ができない方が対象 |
間欠導尿を行っている方は、受診時にカテーテル等の物品を入れるマイバックを持参ください。
導尿回数やカテーテルの種類(太さや長さも含め)は、人によって異なります。各種カテーテルの取り寄せも可能ですので、お気軽にお問い合わせください。
複数のカテーテルを併用して使用される方は、自己負担が生じる場合がございます。
当院では、泌尿器科領域のお悩みに対してわかりやすい説明と痛みの少ない検査・治療を心がけています。
| ご予約・お問い合わせはこちら |
TEL 0584-75-0022 |
|---|
どうぞお気軽にご相談ください。
| 時間/曜日 | 月 | 火 | 水 | 木 | 金 | 土 |
|---|---|---|---|---|---|---|
| AM 9:00~12:00 | ● | ★ | ★ | ★ | ★ | ● |
| PM 0:00~2:00 | / | ▲ | ▲ | / | ▲ | / |
| PM 3:30~6:30 | ● | ● | ● | / | ● | / |
車でお越しの方は、当院の提携駐車場をご利用ください。ご利用の際は、駐車場証明書または駐車券を、必ずお持ちください。提携駐車場を利用された方につきましては、駐車料金の一部を当院が負担いたします。
右記のQRコードを読み取ってください。
https://masue-clinic.com/
下記のアドレスを直接入力してアクセスしてください。
https://masue-clinic.com/

診療カレンダー
| 5月 | ||||||
|---|---|---|---|---|---|---|
| 月 | 火 | 水 | 木 | 金 | 土 | 日 |
| 27 | 28 | 29 | 30 | 1 | 2 | 3 |
| 4 | 5 | 6 | 7 | 8 | 9 | 10 |
| 11 | 12 | 13 | 14 | 15 | 16 | 17 |
| 18 | 19 | 20 | 21 | 22 | 23 | 24 |
| 25 | 26 | 27 | 28 | 29 | 30 | 31 |
| 6月 | ||||||
|---|---|---|---|---|---|---|
| 月 | 火 | 水 | 木 | 金 | 土 | 日 |
| 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 8 | 9 | 10 | 11 | 12 | 13 | 14 |
| 15 | 16 | 17 | 18 | 19 | 20 | 21 |
| 22 | 23 | 24 | 25 | 26 | 27 | 28 |
| 29 | 30 | 1 | 2 | 3 | 4 | 5 |
■休診 ■午後休診